高蔚医生的科普号
- 精选 胆囊疾病治疗需要多种方式熟练掌握
胆囊疾病从常见的胆囊结石、胆囊息肉、胆囊炎、胆绞痛,到胆囊腺肌症,到发病率较低的胆囊肿瘤性疾病,需要胆囊疾病医生掌握多种治疗方式,选择最适合患者的治疗方式。总结下来,胆囊疾病治疗的方式有以下三种:一、保胆治疗 对于一些无症状(或症状较轻)胆石症、胆囊息肉等良性疾病,通过术前充分评估及术中探查,患者可行保胆手术治疗。从事保胆治疗十余年,目前对于保胆手术治疗及术后管理,积累了丰富的经验。二、胆囊切除治疗 对于胆囊疾病,胆囊切除是经典的治疗方法。目前微创(腹腔镜)胆囊切除已经成为金标准手术方式。虽然已成为常规手术,但是胆囊切除风险还是存在的。由于炎症反复发作、胆囊所属管道的解剖变异,目前困难型胆囊切除病例越来越多。一旦发生副损伤,会带来极其严重的后果。从事胆道外科近二十年,诊治数十例困难腹腔镜胆囊切除病例,并发表相关文章。在胆囊切除方面有效确保安全性。对于保胆过程中发生的风险,也能能有效规避。三、胆囊肿瘤性疾病根治手术 胆囊肿瘤(胆囊癌)恶性程度高,所以发现胆囊壁增厚等情况,一定要尽早治疗,切除胆囊。一旦癌变,后果相当严重。对于可手术根治的胆囊癌,需要切除胆囊、清扫胆系淋巴结,甚至需要切除部分肝脏(射频消融)、行胰十二指肠切除等扩大手术。我科目前对于胆囊癌的综合治疗,也积累了丰富的经验。综上所述,经过十余年的发展,我科在治疗胆囊疾病方面达到国内领先水平,多种治疗方式均规模化开展。尽管胆囊手术治疗为常见手术,但其中的风险仍较高。治疗应由熟练掌握手术操作,并对于困难因素有丰富处理经验的医生进行。
高蔚 主任医师 航天中心医院 肝胆外科583人已读 - 精选 胆囊结石、胆囊息肉的危害及保胆理念
胆囊结石分为胆固醇结石、胆色素结石以及混合性结石。胆囊息肉样病变包括胆囊胆固醇息肉、胆囊腺肌增生症和胆囊腺瘤。胆囊结石及胆囊息肉的危害:1、结石活动或结石、息肉崁顿于胆囊颈部,出现疼痛 2、崁顿不缓解,胆囊增大、积液、合并感染,出现急性化脓性胆囊炎、胆囊坏疽甚至穿孔 3、胆囊结石刺激胆囊壁、胆囊息肉长期生长,可能发生恶变胆囊功能:胆囊具有储存、浓缩和排出胆汁的作用。而胆汁对于食物中胆固醇的消化吸收起到重要作用。在禁食状态下,胆囊起到储存、浓缩胆汁的作用。进食时,胆囊收缩排放胆汁。针对一些胆囊功能良好、结石或(和)息肉可彻底清除,适合全麻手术患者,规模开展微创保胆取石(息肉)术。既能够清除病灶,并且在最大程度上保存胆囊功能,术后口服药物,定期复查,在一定程度上预防结石或(和)息肉病灶再发。
高蔚 主任医师 航天中心医院 肝胆外科1911人已读 - 典型病例 风险极高的“小”手术
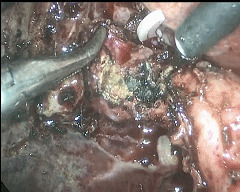
近年来,随着腹腔镜技术的普及、互联网手术学习平台的大量涌现,外科医生对于腹腔镜手术的理解、技术的熟练程度等多个方面都有很大提升。作为腹腔镜手术的入门级手术,腹腔镜胆囊切除术(laparoscopiccholecystectomy,LC术)已经为不同级别医院的外科医生熟练掌握。但是,随着接诊病例数的不断增多,笔者发现,越来越多的困难LC术在临床出现。关于LC术造成胆管损伤带来的严重后果,在这里不再赘述。尤其是作为一个良性疾病,术中妥善处理,能够充分规避风险、有效祛除病灶,让患者充分获益。 结合以上两张图片,这种胆囊颈管结石嵌顿,对于胆囊管处理要求很高,若结石残留,肯能造成症状反复;若强行离断胆管,则造成胆总管损伤风险极大。所以说,虽然LC为“小”手术,但是大量病例中,存在相当一部分风险极高的个案。近年来,在此种复杂LC术中处理方面,我们积累大量经验。总结经验,并学习文献,处理复杂困难LC病例,已有成熟的方案策略,让广大胆囊疾病患者充分获益。
 高蔚 主任医师 航天中心医院 肝胆外科26人已读
高蔚 主任医师 航天中心医院 肝胆外科26人已读 - 典型病例 胆囊病灶复杂,更需要大量手术经验积累
近年来,困难型胆囊切除术病例增多,究其原因,同诸多因素有关:1、人口老龄化加重,一些长期慢性刺激导致胆囊局部同周围黏连严重;2、一些有心肺、脑血管等基础疾病人群罹患胆囊炎,因第一时间考虑全麻手术风险较大,给予药物治疗(或是穿刺引流治疗),病情迁延时间较长,导致局部手术难度增大;3、胆囊区不适症状时有发生,对生活影响不大,但一旦症状加重,想要进行手术切除治疗时,往往发现胆囊壁明显增厚,胆囊三角(胆囊切除手术的关键解剖部位)“冰冻样”改变,难以分离出需要结扎的管道,手术难度和风险明显增大。面对困难型胆囊切除,想要确保手术安全,除了要具备熟练的腔镜手术技术,在手术理念上也需要一定的更新。临床工作近二十年来,针对困难型LC手术,笔者结合临床,进行一定尝试,并总结经验、参考相关文献,在“次全切除”理念基础上,可以有效确保手术安全,并达到清除病灶的手术目的。一下图示为昨日一例困难腹腔镜胆囊切除手术术中情况彻底清除胆囊病灶,最后胆囊残端予以腔镜下缝合。避免损伤胆总管,有效规避出血风险。
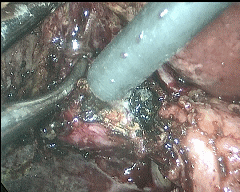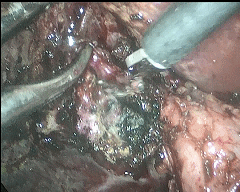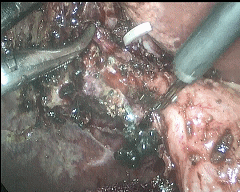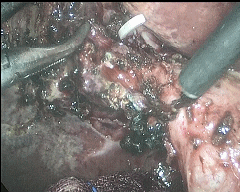 高蔚 主任医师 航天中心医院 肝胆外科85人已读
高蔚 主任医师 航天中心医院 肝胆外科85人已读 - 典型病例 胆囊切除手术——从整体到局部,从微创到开腹,确保手术安全,彻底清除病灶
近期,一例手术,术前诊断:胆总管结石、胆囊结石、ERCP内镜取石术后。患者为一位老年男性,因胆系疾病出现轻度腹痛入院,完善检查,发现胆总管结石,ERCP取石后留置鼻胆管,整体诊疗过程都是按常规顺利进行。但是,术中出现了LC(腹腔镜胆囊切除)手术中医生最不愿看到的情况,患者胆囊区长期慢性炎症刺激,远端胃及十二指肠同肝脏下缘黏连致密,肝十二指肠韧带难以显露,导致胆囊颈部及胆囊三角难以显露。在尝试松解黏连,并结合胆囊逆行切除后,仍然难以显露术区。遂术中向家属交代情况后,行开腹手术。开腹手术也是存在很大难度,结合大量手术经验,包括之前发表文章内提及的困难LC术中操作技巧,在术中采取胆囊“腔内途径”操作——先行于胆囊体部打开胆囊腔,清除胆囊腔内大量结石及脓液,以胆囊壁做为指引,逐渐靠近胆囊切除术中的关键解剖部位“胆囊三角”,胆囊颈管得以充分显露,给予结扎;尽量完整剥离胆囊壁,避免损伤胃肠道,虽然有胆囊壁作为指引,但仍有部分胆囊与十二指肠黏连严重,难以分离,但这并不影响彻底清除病灶。术后,患者顺利拔出引流管,恢复进食并出院。应该说,对于肝胆外科医生来说,LC是常规低风险手术,但是胆囊结石发病率高,并且一些长期慢性炎症刺激病灶增多,困难LC病灶逐渐增多。结合临床病例和相应术者文献,在困难LC处理方面积累大量经验,让手术更加安全;并且,医生应该对于肝门、胃十二指肠、横结肠等上腹部脏器都有熟练处理经验;对于开腹手术也应该具有大量经验积累。这样才能做到从整体到局部,从微创到开腹,彻底治疗疾病同时,确保医疗安全。
高蔚 主任医师 航天中心医院 肝胆外科184人已读 - 经典问答 阑尾炎是否需要手术?微创阑尾切除术的优势
阑尾炎是外科常见疾病,其典型症状为“转移性右下腹痛”,并炎症导致发热,可有恶心、呕吐等消化道症状。正如笔者经常拿来打比方的感冒一样,不同患者罹患阑尾炎,其临床表现、治疗方法及效果是各不相同的。症状典型并且明显的,一般通过急诊手术,切除病灶。临床上也经常看到相当一部分阑尾炎患者,经过早期有效的抗炎等保守治疗,症状改善很明显,没有一期进行手术治疗。但这一部分患者大多迁延为慢性阑尾炎,常会有阑尾区疼痛或不适,也经常有患者或者家属在纠结,阑尾炎到底需不需要手术。下面我就来回答这个问题,对于慢性阑尾炎患者,需要、应该或者必须行手术切除阑尾病灶。尤其是对于中青年患者,慢性阑尾炎对工作生活的影响较大,更应该积极手术。笔者亲身经历的两个患者,都是阑尾炎初次发作没有进行手术,一位患者在大年三十再次发作并且症状较重,迫不得己进行手术,在医院度过春节;另一位患者在出差途中发作,也是不得已,于外地医院行手术治疗,术后护理、康复、医保结算都比较麻烦。其实,通俗的讲,慢性阑尾炎就相当于人体的一个薄弱环节,就像人们在劳累、着急上火的时候,有人会牙痛,有人会嗓子痛,有的人会眼屎多,慢性阑尾炎会在机体相对抵抗力低下的时候发作,它不是“定时炸弹”,更像是“恐怖份子”,让人措手不及,损失惨重。所以,有症状的慢性阑尾炎患者,应该进行手术治疗。还有患者是由于对手术的恐惧,对手术风险的顾虑,应该说现代医学的进步,很大一方面就是药物、设备的进步,麻醉及术后用药的安全性大大提高,各种生命监护及支持设备功能强大,手术的安全性可以得到充分保证。再有可能就是处于对手术伤口造成的不美观心存顾虑,这个问题目前也得到了很好的解决。笔者所在医院已规模开展微创(腹腔镜)阑尾切除术十余年,技术成熟。并且对于一些相对复杂的阑尾切除术,视野开阔,有效避免副损伤,术后恢复快。手术伤口愈合后,瘢痕几乎可以忽略不计。本文系高蔚医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
高蔚 主任医师 航天中心医院 肝胆外科4771人已读





